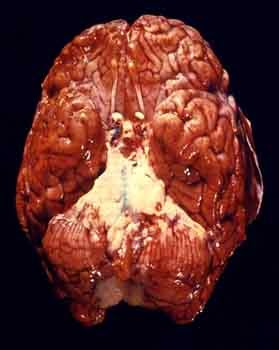
La mortalidad de una meningitis bacteriana, o la posibilidad de secuelas, depende en gran medida del patógeno causante y de la edad del paciente. La mortalidad es muy alta en niños menores de un año, disminuye en la edad adulta, y vuelve a aumentar en ancianos. La mortalidad estimada según los patógenos es la siguiente:
Meningitis por neumococo: 20-30% en adultos y 10% en niños.
Meningitis por meningococo: 3-13%.
Meningitis por Haemophilus influenzae: 3-6%.
Meningitis por Listeria monocytogenes: 15-29%.
En el pronóstico también influye la situación clínica del enfermo antes de la meningitis, la severidad del cuadro clínico, y la instauración precoz de un tratamiento adecuado. La meningitis bacteriana que no recibe tratamiento es mortal en casi todos los casos. Sin embargo, si se trata precoz y adecuadamente, la mortalidad es en general inferior al 10%.
Tras la curación de la meningitis, entre el 5 y el 20% de los pacientes presentan algún tipo de secuela neurológica. Las secuelas neurológicas son más frecuentes en niños pequeños, ancianos y en la meningitis neumocócica. En la infancia, las secuelas más frecuentes son la sordera, el retraso mental y la epilepsia.
Por otra parte, el pronóstico de la meningitis causada por virus, sin encefalitis, es muy bueno. Suele curar sin secuelas en la inmensa mayoría de los casos. El pronóstico puede ser peor si se da en personas con alguna enfermedad de base o alguna inmunodeficiencia, o si ocurre en niños pequeños o ancianos.
0 comentarios:
Publicar un comentario